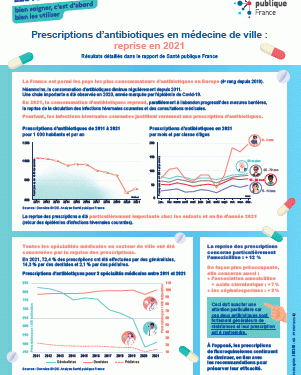
Les autorités sanitaires sonnent l’alarme face à l’augmentation spectaculaire des prescriptions d’antibiotiques. En effet, la France, avec une hausse de 4,8 % des prescriptions en 2024, se retrouve à un tournant crucial. Pourquoi cette tendance s’accentue-t-elle alors même que l’antibiorésistance progresse à un rythme inquiétant ?
Sommaire
Une augmentation inquiétante des prescriptions d’antibiotiques
Pour 2024, Santé Publique France (SpF) a relevé une augmentation des prescriptions d’antibiotiques de près de 5 % par rapport à 2023. Dans ce contexte, les médecins généralistes se montrent particulièrement enclins à prescrire ces traitements, enregistrant une hausse de 6,2 % contre 1,5 % pour les spécialistes. Les doses quotidiennes pour 1 000 habitants se sont également intensifiées, atteignant 860 prescriptions.
La France se classe désormais parmi les pays les plus consommateurs d’antibiotiques en Europe. Un constat alarmant, surtout quand l’objectif était d’atteindre 650 ordonnances pour 1 000 habitants d’ici 2027. Pour mieux visualiser cette situation, voici un tableau qui présente les chiffres clés :
| Année | Prescriptions pour 1 000 habitants |
|---|---|
| 2022 | 820 |
| 2023 | 820 |
| 2024 | 860 |
Des facteurs contribuant à cette hausse
Différents facteurs expliquent cette montée des prescriptions. La pression des patients, espérant un remède immédiat à leurs maux, joue un rôle crucial. Il faut aussi mentionner le manque de sensibilisation à l’utilisation raisonnée des antibiotiques. Chaque prescription soulève des interrogations sur l’impact à long terme sur la santé publique.
Par exemple, de nombreux médecins témoignent d’une véritable course contre la montre pour traiter des infections, les incitant à prescrire des antibiotiques sans délai. Un éclairage déterminant sur cette réalité pourrait être la sensibilisation accrue de la population au sujet des antibiotiques et de leur abus.
En somme, des efforts sont nécessaires pour inverser cette tendance. Quelles seront les solutions envisagées par les autorités sanitaires ?
Les risques croissants de l’antibiorésistance
Le développement de la résistance bactérienne constitue la menace la plus sérieuse qui découle de l’usage abusif d’antibiotiques. Cette résistance ne concerne pas seulement les infections rares mais s’installe même pour des bactéries courantes. Ainsi, les médecins sont contraints de prescrire des traitements de seconde intention, souvent plus coûteux et moins efficaces.
En 2023, l’Organisation mondiale de la santé (OMS) a indiqué que la résistance avait augmenté de 40 % pour les combinaisons de pathogènes et d’antibiotiques. Cela soulève des inquiétudes majeures sur la santé publique, avec des infections pourtant simples devenant difficiles à traiter.
Impact sur les soins quotidiens
La résistance bactérienne affecte directement la qualité des soins. Un cas d’école est celui d’un patient ayant été hospitalisé pour une infection bénigne, mais qui a dû changer plusieurs traitements en raison de l’inefficacité des antibiotiques prescrits. Ce scénario, de plus en plus fréquent, pousse les professionnels de santé à réfléchir à leur pratique médicale.
Pourtant, chaque prescription non nécessaire engendre des coûts non seulement pour le système de santé, mais pour les patients eux-mêmes, surtout ceux sans mutuelle. En effet, les traitements de dernière ligne peuvent entraîner des dépenses imprévues pour les assurés. Cela souligne la nécessité d’une meilleure gestion des prescriptions médicales.
La nécessité d’une sensibilisation collective
Pour pallier à cette crise, les autorités sanitaires font appel à une mobilisation collective. Avoir suivi des campagnes de sensibilisation pourrait jouer un rôle clé. De la part des généralistes, des spécialistes mais également du grand public, chaque acteur doit prendre conscience de l’enjeu de l’antibiorésistance. Des initiatives récentes ont déjà montré un impact positif dans certaines régions.
De plus, des pistes comme la réduction de l’usage en agriculture et l’amélioration des conditions de traitement des animaux d’élevage sont à envisager. L’environnement également connaît une responsabilité dans la diffusion des antibiotiques dans le sol et l’eau, contribuant ainsi à l’émergence de nouvelles souches résistantes.
Exemples de solutions et bonnes pratiques
- Ressources éducatives pour les médecins sur les meilleures pratiques d’ordonnance.
- Campagnes de sensibilisation à l’usage approprié des antibiotiques.
- Encourager le retour à des méthodes traditionnelles de traitement lorsqu’elles sont possibles.
- Partenariats avec des organismes internationaux pour mutualiser les bonnes pratiques.
La route vers un usage raisonné des antibiotiques est semée d’embûches, mais chaque pas compte. Quelles mesures la communauté de la santé prendra-t-elle pour redresser la barre ?
Pourquoi les prescriptions d’antibiotiques augmentent-elles en France ?
La hausse est due à la pression des patients, un manque de sensibilisation et une réponse rapide aux infections.
Quels sont les risques associés à l’antibiorésistance ?
L’antibiorésistance rend les infections traitables difficiles, nécessitant des traitements plus coûteux et moins efficaces.
Comment sensibiliser le grand public à l’usage des antibiotiques ?
Des campagnes de sensibilisation et l’éducation sont essentielles pour encourager un usage responsable.
Quelles alternatives à l’usage excessif d’antibiotiques ?
Des méthodes traditionnelles et un bon management dans l’agriculture peuvent réduire l’utilisation des antibiotiques.
Comment se passe la surveillance de l’antibiorésistance ?
Des organismes comme l’OMS et Santé Publique France mettent en place des études et des rapports pour surveiller la résistance.